
Dieta w leczeniu otyłości – zalecenia po operacji bariatrycznej
Dieta w leczeniu otyłości
– zalecenia po operacji bariatrycznej
Operacja bariatryczna wiąże się z koniecznością wprowadzenia określonych zmian do codziennego życia pacjenta. Właściwie poprowadzona edukacja żywieniowa sprzyja osiągnięciu postawionych celów zdrowotnych i estetycznych oraz utrzymaniu nowo nabytych nawyków. To także profilaktyka powikłań po operacji, w tym m.in. niedoborów pokarmowych.
Operacja bariatryczna stanowi chirurgiczną metodę leczenia otyłości wysokiego stopnia, czyli tzw. otyłości olbrzymiej stwierdzanej w momencie, w którym BMI, czyli wskaźnik masy ciała osiąga wartość 40 kg/m2 lub więcej. W szczególnych przypadkach zabiegom poddaje się również pacjentów ważących mniej, ale równolegle cierpiących na określone jednostki chorobowe. Podstawowym celem leczenia chirurgicznego jest ułatwienie pacjentowi kontroli nad dotyczącymi go schorzeniami, poprawa stanu zdrowia oraz ostatecznie – przedłużenie czasu trwania jego życia. Chirurgiczne leczenie otyłości jest wskazane u osób, u których metody terapii zachowawczej (uwzględniające m.in. prowadzenie dietetyczne) nie przyniosły pożądanego efektu [1].
Rola diety przed operacją bariatryczną
Literatura przedmiotu podaje, że dieta pacjentów otyłych często charakteryzuje się wysoką wartością energetyczną przy jednocześnie niskiej wartości odżywczej. U chorych stwierdza się m.in. niedobory wapnia, żelaza, kwasu foliowego oraz witaminy D3. Brak edukacji żywieniowej poprzedzającej wykonanie zabiegu bariatrycznego może więc spowodować nasilenie się tych problemów po przebytej operacji. Optymalnym rozwiązaniem wydaje się wsparcie dietetyczne osoby otyłej podjęte na kilka miesięcy przed interwencją chirurga, najlepiej 6-12 miesięcy wcześniej [2]. Właściwie wdrożona edukacja może pozwoli także na ubytek masy ciała już przed operacją, co prawdopodobnie korzystnie wpłynie na warunki operacyjne, czas wykonania zabiegu, jak również ułatwi choremu przyzwyczajenie się do czekających go zmian oraz utrzymanie nowo nabytych nawyków żywieniowych [3].
Podstawowe zmiany w żywieniu po operacji bariatrycznej
Niezależnie od rodzaju wykonanej operacji pacjenta obowiązuje wprowadzenie określonych zmian do jego dotychczasowego sposobu odżywiania się. Błędnym podejściem jest założenie, że samo wykonanie zabiegu wystarczy i spowoduje utratę zbędnej masy ciała. Niedostosowanie się do wydanych zaleceń dietetycznych może także prowadzić do wystąpienia poważnych powikłań, zarówno tych o charakterze wczesnym (np. rozejście się zespolenia, nudności i wymioty, zaburzenia gospodarki wodno-elektrolitowej), jak i późnym (np. anemia z niedoboru żelaza, niedożywienie białkowo-energetyczne) [4].
Wśród najważniejszych zmian dotyczących diety po przebytej operacji bariatrycznej znajdują się te związane ze zmniejszeniem objętości spożywanych posiłków, uregulowaniem trybu ich przyjmowania, powolnym gryzieniem i żuciem każdego kęsa dania oraz eliminacją bądź ograniczeniem produktów niewskazanych. Początkowo pacjent będzie również musiał stosować dietę o zmienionej konsystencji [3].
Do podstawowych etapów rozszerzania jadłospisu po przebytej w zakresie leczenia otyłości interwencji chirurgicznej należą:
– dieta płynna;
– dieta papkowata/miksowana;
– dieta stała [5].
W zależności od ośrodka, w którym chory będzie poddawany leczeniu, czas trwania poszczególnych etapów może znacząco różnić się między sobą. Obecnie coraz częściej zezwala się na szybsze rozszerzanie diety, aczkolwiek wciąż brak na ten temat jednolitych zaleceń. Dla uproszczenia można jednak przyjąć, że dieta płynna i półpłynna, stosowana m.in. w celu zabezpieczenia „świeżego zabiegu”, zajmuje zwykle pierwsze 1-2 tygodnie, z czego w 1-2 dobie zazwyczaj pozwala się jedynie na picie wody, słabej herbaty i/albo bulionu, a przez kolejne dni wprowadza produkty niskotłuszczowe, dostarczające pełnowartościowego, łatwo przyswajalnego białka (np. mleko, jogurt naturalny, rzadkie zupy miksowane). Niektóre ośrodki, stosując tzw. protokół kompleksowej opieki okołooperacyjnej dla poprawy wyników leczenia ERAS (ang. Enhanced Recovery After Surgery), rekomendują podanie w pierwszej dobie tzw. diet przemysłowych [6], czyli odżywek medycznych specjalnego przeznaczenia żywieniowego (ONS, ang. Oral Nutritional Suplements), które zastępują posiłki, dostarczając jednocześnie określonej ilości kilokalorii oraz białka (zwykle 250-400 kcal i 18 g białka w jednej butelce preparatu).
Po etapie diety płynnej następuje czas diety o konsystencji miękkiej (miksowanej, papkowatej) – kolejne 2 do 4 tygodni albo i dłużej, jeśli dany ośrodek tego wymaga. Na tym etapie poleca się zwłaszcza miękkie produkty dostarczające cennego białka, takie jak chudy serek wiejski, twarożek, ugotowana ryba, mięso oraz jajka [7]. W zależności od wskazań placówki produkty te będą wymagać zmiksowania bądź też będą dopuszczone do zjedzenia w całości, rozdzielone jedynie widelcem.
Dieta o konsystencji stałej zawiera już produkty zmuszające do samodzielnego gryzienia, choć początkowo wprowadzane są one do codzienności danej osoby pojedynczo w celu obserwacji indywidualnej tolerancji. Etap diety stałej łączy się z bezwzględnym utrwaleniem konieczności powolnego jedzenia oraz doboru składników znajdujących miejsce w założeniach zdrowego trybu życia. Należy jednak silnie podkreślić, że pomimo tego, że zalecenia m.in. Instytutu Żywności i Żywienia wskazują na istotną rolę warzyw i owoców w żywieniu człowieka, to w diecie pacjenta po operacji bariatrycznej będą stanowić one raczej dodatek do dania niż główną jego część. W żywieniu chorego otyłego poddanego interwencji chirurgicznej szczególnego znaczenia nabiera bowiem białko [8].
Docelowy „wygląd” diety powinien zostać indywidualnie dopasowany do danej osoby, dostosowany do jej zapotrzebowania kalorycznego, stanu zdrowia, trybu życia i preferencji [5]. W celu zapobieżenia ewentualnym niedoborom pokarmowym wskazane są regularne wizyty kontrolne w poradni dietetyka specjalizującego się w żywieniu po operacjach bariatrycznych.
Jak podaje Mechanick [9], dieta pacjenta po przebytej kilka miesięcy wcześniej operacji powinna dostarczać minimalnie 1200 kcal, a najlepiej między 1200-1500 kcal. Przyjmuje się, że większość pacjentów spożywa ok. 1500-1800 kcal po upływie ok. 6 miesięcy i więcej [9]. W celu dostarczenia odpowiedniej ilości białka stanowiącego element profilaktyki niedożywienia oraz zabezpieczenia przed utratą beztłuszczowej masy ciała aktualne wytyczne sugerują minimalne spożycie białka na poziomie 60 g na dzień lub do 1,5 g na każdy kilogram idealnej masy ciała. Ponieważ procedury bariatryczne są często związane ze zmianą tolerancji i preferencji ze strony pacjenta, jak również z pewnym stopniem zespołu złego wchłaniania – w przypadku niemożliwości zrealizowania zaleceń wobec białka wraz z typową dietą rekomenduje się jego podaż w postaci specjalnych płynnych preparatów (30 g/dzień) [10].
————————–
Proponowany schemat szybszego rozszerzania diety po operacji bariatrycznej
– na podstawie doświadczeń własnych – Maria Brzegowy oraz na podstawie [4]
| Tydzień | Etap | Uwagi |
| 1. | Płyny, płynne pokarmy zmiksowane | Po wykonaniu próby szczelności w 1. dobie po zabiegu operacyjnym – wysokobiałkowe doustne suplementy pokarmowe typu ONS, wodniste zupy niezawierające elementów stałych, np. bulion. Po powrocie do domu – rzadkie zupy krem bez elementów stałych, naturalna maślanka, kefir, jogurt, niesłodzone mleko roślinne, rzadka owsianka na mleku itp. Dobowe spożycie wody oraz produktów płynnych uzależnione jest od tolerancji pacjenta i powinno wynosić minimum 1000 ml płynów w 1. dobie po zabiegu (z uwzględnieniem podaży dożylnej). |
| 2. | Pokarmy miękkie, miksowane | Miękkie albo miksowane produkty i dania, np. naturalny serek homogenizowany, twarożek, jajko na miękko, pulpety w lekkim sosie pomidorowym, purée owocowo-warzywne itp. Każdy kęs przeżuty 30-40 razy. Tylko pokarm dobrze rozdrobniony w jamie ustnej zabezpiecza przed pojawieniem się dolegliwości. |
| 3-4. i dalej | Stopniowe rozszerzanie diety do pełnowartościowej, składającej się z głównie posiłków stałych Dieta dopasowana do indywidualnego zapotrzebowania oraz stanu zdrowia, ustalana zgodnie z aktualną tolerancją ukierunkowana na trwałą zmianę, nawyków żywieniowych, z uwzględnieniem lubianych produktów i potraw. | Produkty zbożowe (pieczywo, makaron itd.) – początkowo z zakresu diety łatwo strawnej, z czasem z pełnego przemiału, o niskim indeksie glikemicznym; surowe warzywa i owoce – początkowo dojrzałe, bez skórki, o soczystym, delikatnym miąższu, z czasem wszystkie z kategorii produktów o niskim indeksie glikemicznym; wszystkie produkty i dania spożywane w poprzednich etapach, ale gryzione, a nie miksowane. Każdy kęs przeżuty 30-40 razy. Tylko pokarm dobrze rozdrobniony w jamie ustnej zabezpiecza przed pojawieniem się dolegliwości. Dążenie do wypijania przynajmniej 1500-2000 ml płynów na dobę (woda, kompot bez cukru, herbata ziołowa, herbata biała, zielona, woda z dodatkiem świeżych owoców, warzyw, ziół). Dozwolona ziołowa herbata biała, zielona, woda z dodatkiem świeżych owoców, warzyw, ziół). Dozwolowa kawa i herbata czarna, ale w małych ilościach. |
————————–
Podstawowe elementy diety pooperacyjnej, które do swojej codzienności powinien wdrożyć pacjent – po rozszerzeniu diety do konsystencji stałej
- Spożywaj 4-6 posiłków dziennie, w możliwie równych odstępach czasu (co 3-4 godziny).
- Wielkość porcji jest sprawą bardzo indywidualną, zwykle uzależnioną od towarzyszących ci dolegliwości oraz od przyjmowanej konsystencji. W celu kontroli poprawności Twojej diety pozostawaj pod opieką dietetyka bariatrycznego.
- Poszczególne produkty wprowadzaj stopniowo, uważnie obserwując reakcję swojego organizmu.
- Komponuj swoją dietę, wykorzystując elementy pochodzące z różnych grup produktów spożywczych. Unikaj niczym nieuzasadnionych eliminacji.
- Wybieraj produkty i dania charakteryzujące się tzw. niskim indeksem glikemicznym, tj. w minimalnym stopniu przetworzone (np. ciemne pieczywo, płatki zbożowe czy pełnoziarnisty makaron w miejsce białych bułek, płatków śniadaniowych lub białego makaronu).
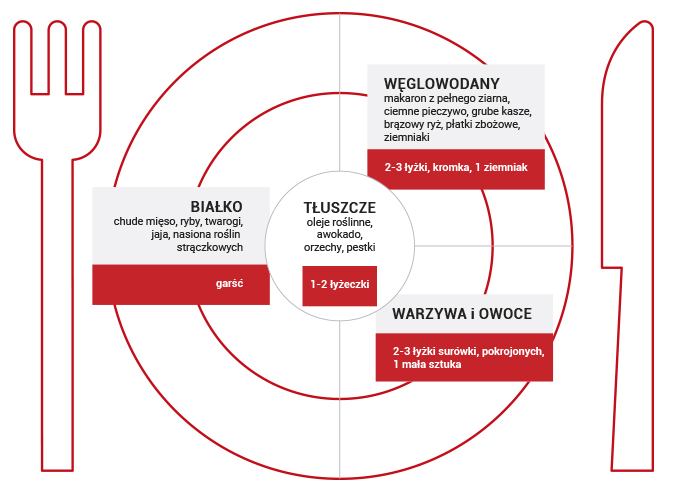
- Komponuj posiłki w taki sposób, aby w każdym z nich znalazło się źródło pełnowartościowego białka, porcja zdrowych tłuszczów, źródło węglowodanów złożonych oraz porcja świeżych warzyw i owoców (patrz proponowany schemat komponowania posiłków, Ryc. 1).
- Zadbaj, aby każdego dnia dostarczyć wraz z dietą przynajmniej 60 g białka (patrz przykładowe zestawy, Ryc. 2).
- Dania przygotowuj wykorzystując techniki takie jak gotowanie w wodzie, na parze, pieczenie w rękawie czy w naczyniu żaroodpornym. Unikaj smażenia w głębokim tłuszczu.
- Wypijaj ok. 1,5-2 l wody każdego dnia. Pij ok. 30 minut przed posiłkiem oraz 30-60 minut po nim. Jeśli masz problem z czystą wodą, możesz dodać do niej plasterek cytryny, mięty, zielonego ogórka lub inne warzywa czy owoce.
- W celu profilaktyki m.in. dumping syndrome unikaj w diecie pokarmów bogatych w cukry proste, tłustych oraz smażonych.
- Spożywaj posiłki przy stole, w pozycji siedzącej, przez co najmniej 20 minut. Zmniejsz liczbę bodźców rozpraszających, takich jak oglądanie telewizji, korzystanie z telefonu czy czytanie prasy.
- Każdy kęs dokładnie i powoli gryź oraz żuj.
- W sytuacji braku możliwości pokrycia pełnego zapotrzebowania na białko wraz z dietą rozważ suplementację diety.
- Stosuj długoterminową suplementację witamin oraz mikro- i makroelementów zleconą ci przed ośrodek/dietetyka bariatrycznego.
- Regularnie odbywaj wizyty kontrolne w zespole wielodyscyplinarnym ośrodka, w którym byłeś operowany. Wykonuj zlecone ci badania diagnostyczne.

Możliwe trudności podczas wprowadzania założeń zdrowej diety
Poszczególne rodzaje operacji mogą wiązać się z wystąpieniem określonych dolegliwości i/lub niedoborów pokarmowych.
W przypadku rękawowej resekcji żołądka (ang. sleeve gastrectomy) często spotykanym następstwem tego rozwiązania jest refluks żołądkowo-przełykowy [11]. W celu zmniejszenia jego objawów zaleca się m.in. dbałość o dokładne, powolne gryzienie oraz żucie każdego przyjmowanego kęsa jedzenia, pozostawanie w pozycji siedzącej zaraz po spożytym posiłku oraz unikanie dań smażonych, ostro przyprawionych, jak również zawierających cebulę czy czosnek. Niewskazane będzie także picie kawy, soków oraz alkoholu.
Po operacji typu gastric bypass, częściej niż po rękawowej resekcji, może pojawić się tzw. dumping syndrome, który charakteryzuje się wystąpieniem zespołu dolegliwości naczynioruchowych i żołądkowo-jelitowych, związanych z m.in. szybką ekspozycją jelita cienkiego na dostarczone mu składniki odżywcze [12]. W zależności od rodzaju dumpingu (wczesny albo późny) mogą pojawić się objawy takie jak: bóle brzucha, biegunka, puste odbijanie, wymioty, palpitacja serca, tachykardia, spadek ciśnienia tętniczego krwi, osłabienie, pocenie się, zaburzenia świadomości oraz drgawki. W celu zapobieżenia omawianemu zespołowi zaleca się m.in. unikanie jedzenia i wypijania produktów oraz potraw tłustych i smażonych, jak również nadmiaru cukrów prostych. Wśród nich szczególny nacisk kładzie się na słodycze, słodkie napoje oraz lody [3].
Częstym problemem pacjentów po przebytych procedurach bariatrycznych są zaburzenia rytmu wypróżnień, związane zwykle ze zmianą funkcjonowania przewodu pokarmowego, ustępujące do ok. 6. tygodnia po zabiegu [4]. Celem ułatwienia wypróżnień (zazwyczaj po sleeve gastrectomy) należy sprawnie rozszerzać codzienną dietę, tak aby pojawiały się w niej produkty zbożowe z pełnego ziarna oraz świeże, surowe warzywa i owoce. Produkty te dostarczają m.in. cennego dla pracy jelit błonnika pokarmowego. Niezbędnym jest również dbałość o spożycie odpowiedniej ilości płynów. Przydatne może okazać się także sięganie po naturalne, fermentowane napoje mleczne (np. kefir, maślanka) oraz naturalną kawę. W przypadku biegunek (np. po gastric bypass) należy sprawdzić, czy nie są one związane ze zmienioną tolerancją na poszczególne elementy diety. Częstą przyczyną rozwolnienia bywają produkty mleczne naturalnie zawierające w swoim składzie laktozę. Powodem luźniejszych stolców może być także zbyt duża ilość posiłków płynnych, nadmiar cukru, tłuszczów albo obecność ksylitolu czy kawy.
Istotnym problemem pacjentów bariatrycznych jest także zwiększone ryzyko wystąpienia niedoborów pokarmowych, przede wszystkim w przypadku operacji o charakterze wyłączającym i mieszanym. W literaturze przedmiotu najczęściej wymienia się niedobory żelaza, potasu, magnezu, witaminy B1, B12 i kwasu foliowego, jak również witaminy A, C, E, K, D, cynku, selenu oraz wapnia. Bardzo istotnym następstwem nieprawidłowego odżywiania się po operacji jest również niedożywienie białkowo-energetyczne. W związku z powyższym rekomenduje się właściwie dobraną do potrzeb pacjenta suplementację*, odbywanie regularnych wizyt kontrolnych, zwłaszcza w poradni dietetyka bariatrycznego oraz wykonywanie okresowych badań diagnostycznych mających na celu wykrycie potencjalnych niedoborów [10]. Szerzej na temat suplementacji po operacji chirurgicznego leczenia otyłości, można przeczytać w TYM artykule.
*zazwyczaj rekomenduje się preparaty multiwitamino-multimineralne, w tym także takie dostosowane do specjalnych wymagań pacjentów po operacjach bariatrycznych (np. WLS firmy FitForMe), jak również preparaty białkowe (np. Resource Instant Protein firmy Nestle Health Science pod postacią odżywki w proszku).
Autor: mgr Maria Brzegowy – dietetyk, Narodowy Instytut Onkologii, Oddział w Krakowie
- Budzyński A., Major P., Głuszek S., Kaseja K., Koszutski T., Leśniak S., Lewandowski T., Lipski M., Lisik W., Makarewicz W., Michalik M., Myśliwiec P., Ostrowska L., Orłowski M., Paluszkiewicz R., Pastuszka M., Paśnik K., Pędziwiatr M., Proczko-Stepaniak M., Razak H., Rogula T., Smyczek D., Szeliga J., Szewczyk T., Szymański P., Tarnowski W., Wallner G., Wyleżoł M., Polskie rekomendacje w zakresie chirurgii bariatrycznej i metabolicznej, Medycyna Praktyczna-Chirurgia 2016, nr 6.
- Jastrzębska-Mierzyńska M., Ostrowska L., Duchnowska E., Razak Hady H., Dietetic preparation of obese patient to bariatric treatment, Postępy Nauk Medycznych 2018, XXXI(3), 169-172.
- Podgórska L., Paśnik K., Rola dietetyka w prowadzeniu chorego leczonego bariatrycznie, Pielęgniarstwo i Zdrowie Publiczne 2014, 4(3), 277-283.
- Kawa I., Brzegowy M., Major K., Opieka nad pacjentem z otyłością olbrzymią leczonym chirurgicznie, w: Pielęgniarstwo chirurgiczne, red. n. Ścisło L., r. 28, s. 540-566, PZWL, Warszawa 2020.
- Jastrzębska M., Ostrowska L., Zalecenia dietetyczne po zabiegach bariatrycznych, Forum Zaburzeń Metabolicznych 2010, 1(4), 201-209.
- Matłok M., Pędziwiatr M., Kłęk S., Protokół kompleksowej opieki okołooperacyjnej dla poprawy wyników leczenia. Zastosowanie ERAS w chirurgii bariatrycznej, Wyd. Medycyna Praktyczna 2015.
- Kulick D., Hark L., Deen D., The bariatric surgery patient: A growing role for the registered dietitians. 2010, doi:10.1016/j.jada.2009.12.021
- Moize V.L., Pi-Sunyer X., Mochari H., Vidal J., Nutritional pyramid for post-gastric bypass patients, Obesity Surgery 2010, 20:1133-1141.
- Mechanick J.I., Apovian C., Brethauer S., Garvey W.T., Joffe A.M., Kim J., Kushner R.F., Lindquist R., Pessah-Pollack R., Seger J., Urman R., Adams S., Cleek J.B., Correa R., Figaro M.K., Flanders K., Grams J., Hurley D.L., Kothari S., Seger M.V., Still C.D., Clinical practice guidelines for the perioperative nutrition, metabolic, and nonsurgical support of patients undergoing bariatric procedures – 2019 Update (…), 2019, doi:10.4158/GL-2019-0406
- Busetto L., Dicker D., Azran C., Batterham R.L., Farpour-Lambert N., Fried M., Hjelmesath J., Kinzl J., Leitner D.R., Makaronidis J.M., Schindler K., Toplak H., Yumuk V., Practical Recommendations of the Obesity Management Task Force of the European Association for the Study of Obesity for the Post-Bariatric Surgery Medical Management, 2017, doi: 10.1159/000481825.
- Patti M.G., Schlottmann F., Gastroesophageal Reflux After Sleeve Gastrectomy, JAMA Surgery 2018, doi:10.1001/jamasurg.2018.2437.
- Ramadan M., Loureiro M., Laughlan K., Caiazzo, Iannelli A., Brunaud L., Czernichow S., Nedelcu M., Nocca D., Risk of Dumping Syndrome after Sleeve Gastrectomy and Roux-en-Y Gastric Bypass: Early Results of a Multicentre Prospective Study, 2016,doi:10.1155/2016/2570237.

